echo-intensiv
Die Beurteilung der diastolischen Funktion
weitere im Algorytmus nicht berücksichtigte Parameter
Neben den von der ASE/EACVI berücksichtigten Kenngrößen, die in den Algorytmus zur Bewertung der diastolischen Funktion einfließen, gibt es eine Reihe weiterer wichtiger echokardiographischer Parameter. Sie kommen in der klinischen Routine mehr oder minder zur Anwendung. Teils eignen sie sich nur bedingt, ist die Bestimmung zeitintensiv, werden gute Schallverhältnise oder wie im Falle des Speckle tracking (z.B. zur Bestimmung des linksatrialen Strains (LAS) und deren hieraus ableitbaren Parameter wie E/e′/LAS) spezielles Equipment benötigt.1 Es gibt aber auch echokardiographische Veränderungen, die unter bestimmten Bedingungen maßgeblich in die Bewertung einfließen.
Veränderung des Mitraleinstromprofil unter Valsalva-Manöver
Die Durchführung eines Valsalva-Manöver erhöht den intrathorakalen Druck und verringert dadurch den venösen Rückfluss
zum Vorhof. Dadurch wird ventrikuläre Vorlast und damit der Füllungsdruck gesenkt. Dies kann zur Demaskierung erhöhter
Füllungsdrücke dienen. Variationen in der Durchführung des Manövers beeinflussen stark die kardiovaskuläre Reaktion
und sollten vermieden werden.2 Um reproduzierbare und aussagekräftige Werte zu erhalten muss das
Valsalva-Manöver nach vorgegebenen Protokoll erfolgen. Dazu wird für 10 Sekunden kräftig mit ca. 40 mm Hg gegen die
geschlossene Nase und den geschlossenen Mund ausgeatmet. 3,4Dies stellt
eine Schwierigkeit in der klinischen Routine dar um reproduzierbare Werte zu erhalten.
Aber nicht nur die Veränderung des Einstromprofils weist auf eine diastolische Dysfunktion hin. Auch der fehlende
Frequenzanstieg in der Belastungsphase des Valsalva-Manöverweist weist auf hohe Füllungsdrücken hin.
Physiologischerweise kommt es bei normalen Füllungsdrücken hierunter zur Abnahme der linksventrikulären Vorlast
und damit zur Stimulation von Barorezeptoren mit folgendem Antieg der Herzfrequenz.5
Eine >=50% Änderung des E/A-Verhältnisses unter Valsalva-Manöver sind hochspezifisch für erhöhte LV-Fülldrücke
und unterstützen die Diagnose der diastolischen Dysfunktion.6 Geringere Veränderungen sind nicht
immer gleichbedeutend mit einer normalen diastolischen Funktion.3
S/D-Ratio: Pulmonalvenenfluss
Obwohl im Algorhythmus der aktuellen ASE-Leitlinien nicht berücksichtigt kann die Erfassung des pulmonal-venösen
Flussmusters im pw-Doppler wesentliche Zusatzinformationen zur Beurteilung der linksventrikulären Füllungsdrücke
liefern.7 Es lässt sich am einfachsten im apikalen Vier-Kammer-Blick im Einstromgebiet der rechten
oberen Pulmonalvene (right upper pulmonary vein = RUPV) ableiten, da sie parallel zum interatrialen Septum
verläuft.8 Normalerweise lassen sich drei Wellen abgrenzen: die während der ventrikulären Systole
auftretende S-Welle (häufig 2 Peaks: S1 der Vorhofrelaxation entsprechend und S2) , die nach der Mitralwellenöffnung in
der Diastole beginnende D-Welle und die durch die Vorhofaktion bedingte AR-Welle. Die Flussgeschwindigkeit ist nur gering,
so dass es schwierig sein kann das Signal aufzuzeichnen. In gut 1/3 der Fälle gelingt es nicht das Flussmuster adaequat
abzubilden.9 Dies mag den Grund darstellen weswegen die Bestimmung in der klinischen Routine weniger
berücksichtigt wird.
Bei Vorliegen einer diastolischen Dysfunktion mit Beeinträchtigung der linken Vorhoffüllung wird der Blutfluss in der
Pulmonalvene von der Systole zur Diastole hin verlagert. Die systolische Welle wird kleiner und die diastolische Welle
grösser. Da die verminderte Compliance des Ventrikels zudem zu einem erhöhten Widerstand während der Vorhofkontraktion
führt, fließt in der bei der Kontraktion des Vorhofs mehr Blut zurück in die Pulmonalvenen gepumpt. Dadurch wird die
AR-Welle größer und ihre Dauer verlängert sich.10 Als Cut-off der S/D-Ratio für erhöht Füllungsdrücke
gilt <1,0.
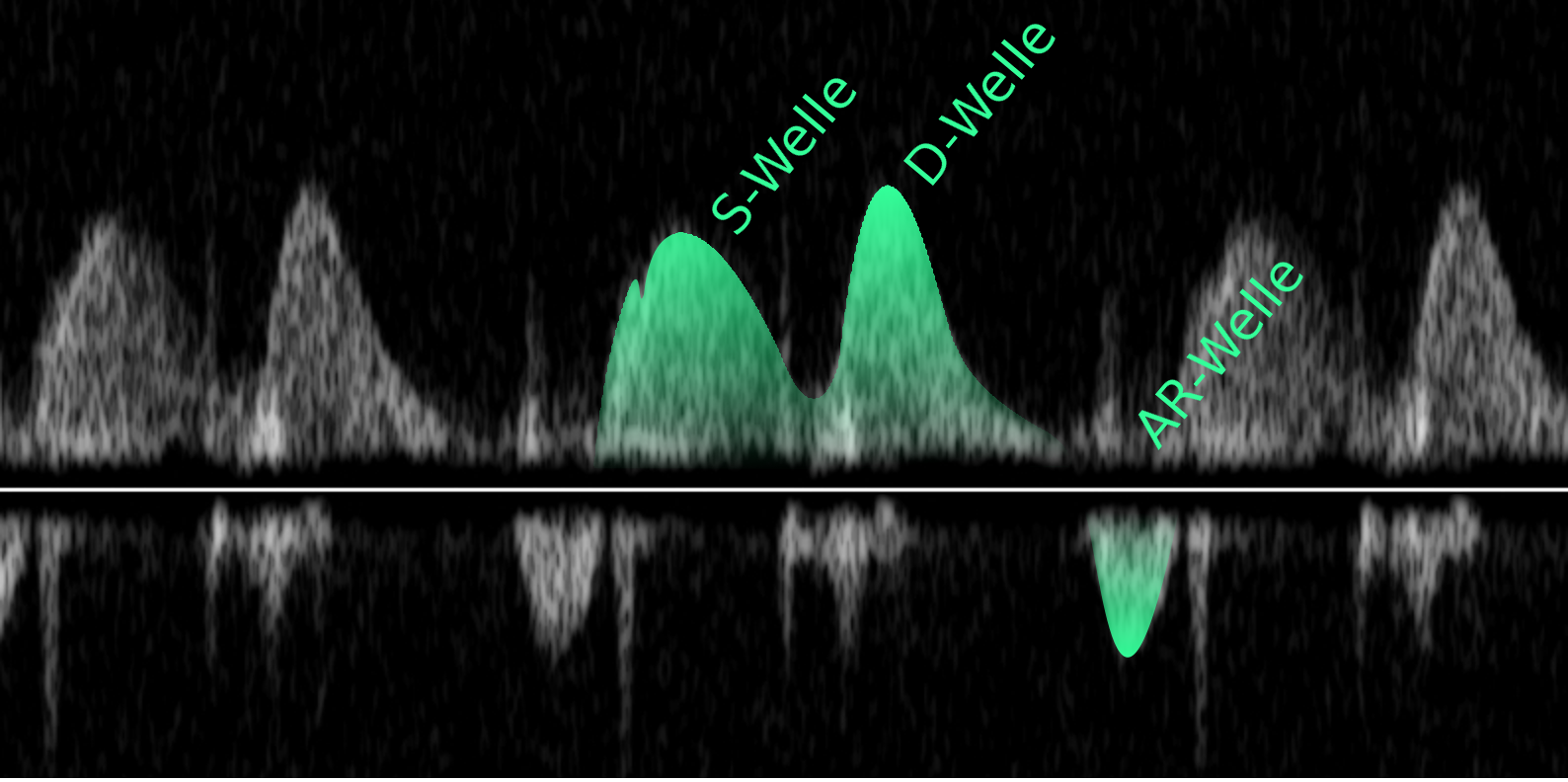 Abb.: Flussmuster der rechten oberen Pulmonalvene im pw-Doppler.
Abb.: Flussmuster der rechten oberen Pulmonalvene im pw-Doppler.
Vena cava inferior
Die echokardiographische Abschätzung des rechten Vorhofdrucks (RAP) basiert auf dem endexspiratorischen Durchmesser
und dem inspiratorischen Kollaps der unteren Hohlvene (IVC). Ein erhöhter rechtsatrialer Vorhofdruck kann auf eine
durch erhöhte linksventrikuläre Füllungsdrücke bedingte pulmonale Hypertonie hinweisen.
Es lässt sich der prädiktive Wert des Algorytmus der aktuellen Leitlinien zur Beurteilung der diastolischen Funktion
steigern, indem die Weite (>21 mm) und Kollapsibilität (<=50%) der Vena cava inferior zusätzlich berücksichtigt
wird. Es lässt sich damit eine HFpEF mit hohem linksventrikulärem Füllungsdruck sowohl im Sinusrhythmus als auch bei
Vorhofflimmern identifizieren.11
Aufweitung des linken Vorhofsohr
Das linke Vorhofsohr kann mitunter in der transthorakalen Echokardiographie in der parasternalen kurzen Achse durch die
Herzbasis sowie n der apikalen 2-Kammer- und 4-Kammer-Ansicht dargestellt werden. Obwohl für die exakte Größenbestimmung
eine transoesophageale Echokardiographie notwendig wäre, kann anhand der transthorakalen Untersuchung die Größe qualitativ
eingeordnet werden.12
Eine Aufweitung des linksatralen Vorhofsohr weist auf eine chronische Druckbelastung des linken Vorhofs hin. Da das linksatriale
Vorhofsohr nicht in die linksatriale Grössenbestimmung miteinbezogen wird, ist dies ein eigenständiger erwähnenserter Befund. 13
triphasisches Mitralflussmuster: L-Welle
Während der Diastase kommt es nur zu einer minimalen Füllung des linken Ventrikels, so dass sich im Doppler kein
Fluss über der Mitralklappe darstellt. Bei ausreichend langer Diastase mit klarer Trennung der frühen (E-Welle)
und der späten Füllung (A-Welle) kann in der mittleren Diastole eine zusätzliche sogenannte L-Welle (triphasisches
Mitralflussmuster) erscheinen.14 Diese L-Welle entsteht durch einen fortgesetzten Pulmonalvenenfluss
über den linken Vorhof (LA) in die linke Herzkammer (LV) nach der frühen schnellen Füllung (=E-Welle).
Prädisponierende Faktoren sind eine verminderte linksventrikuläre Relaxation in Verbindung mit einer erhöhten
linksventrikulären Steifigkeit und erhöhte Gradienten von links atrial nach links ventrikulär. Ihre Ausprägung ist
scheinbar vom Flüssigkeitsvolumen, der Herzfrequenz und dem Herzrhythmus beeinflusst.15 Sie weist
bei einem Cut-off von >20 cm/s auf die bereits fortgeschrittene diastolische Dysfunktion hin und korrelliert mit
erhöhten Füllungsdrucken.16
Bei Vorhofflimmern weist das Vorhandensein einer L-Welle auf erhöhte linksventrikuläre Füllungsdrücke hin. Sie sollte
nicht versehentlich mit einer A-Welle verwechselt werden, die es beim Vorhofflimmern aufgrund der fehlenden
Vorhofkontraktion nicht gibt.
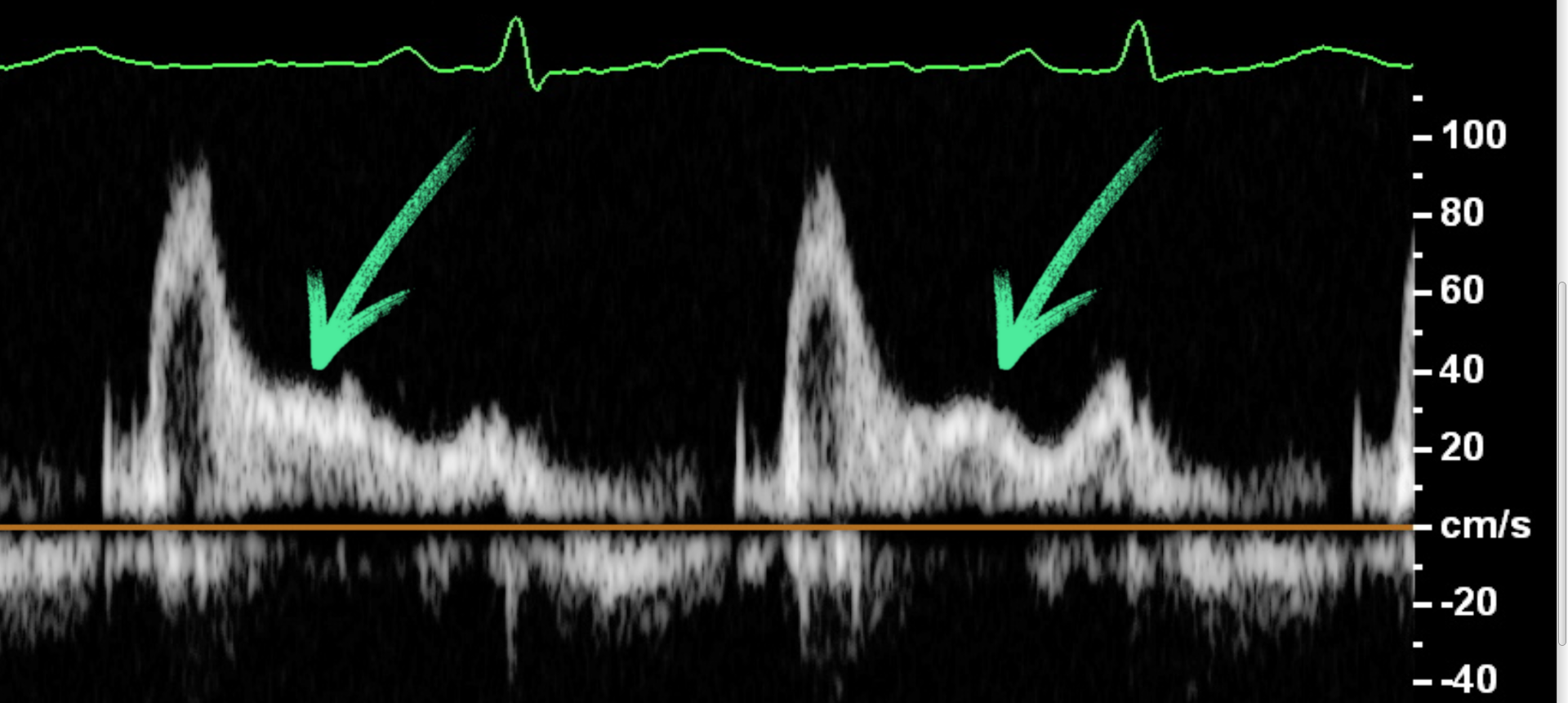 Abb.: Triphasisches Signal im pw-Doppler des Einstromsignals über der
Mitralklappe bei Sinusrhythmus mit deutlich abgrenzbarer L-Welle (Pfeil), die einen maximalen Fluss von deutlich
über 20 cm/s aufweist.
Abb.: Triphasisches Signal im pw-Doppler des Einstromsignals über der
Mitralklappe bei Sinusrhythmus mit deutlich abgrenzbarer L-Welle (Pfeil), die einen maximalen Fluss von deutlich
über 20 cm/s aufweist.
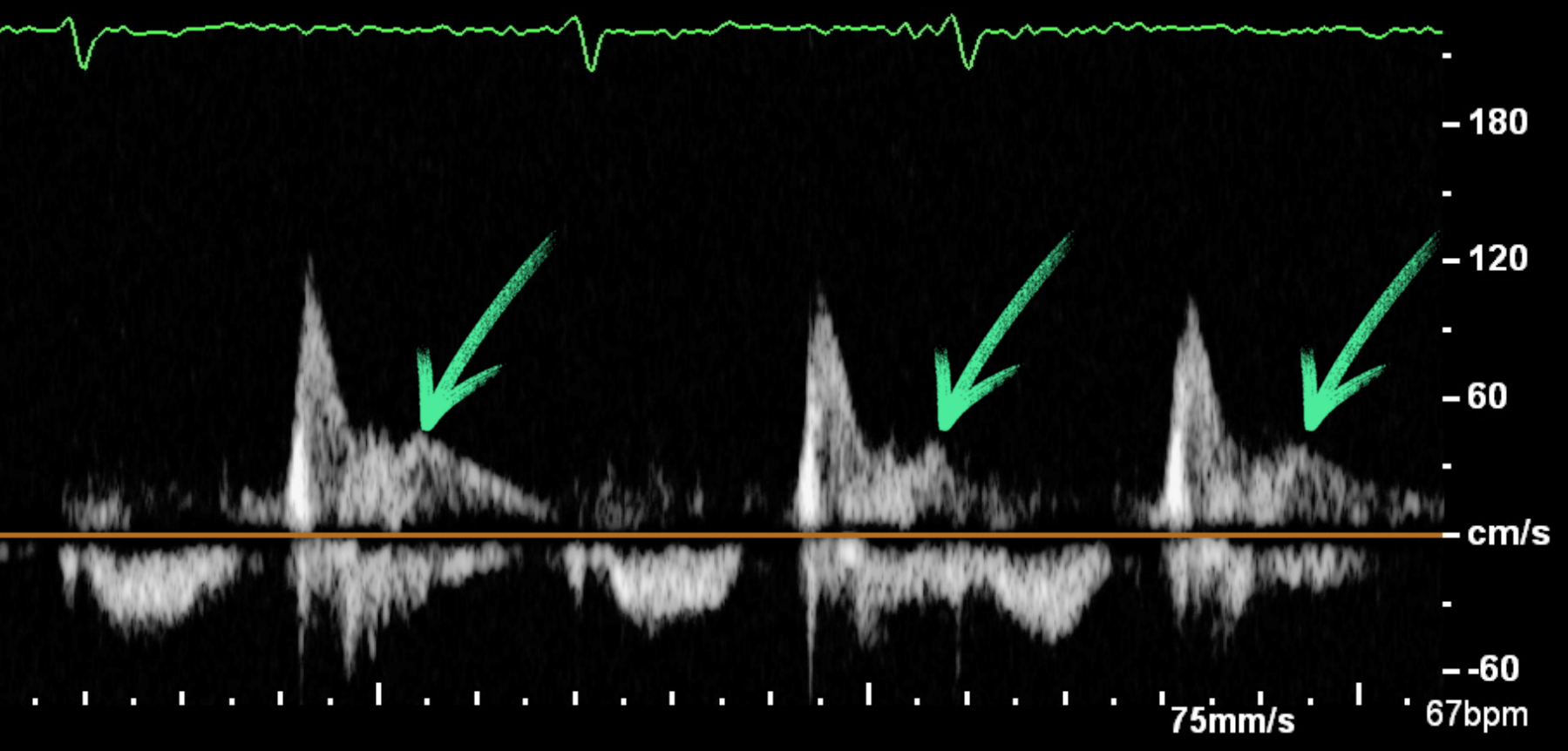 Abb.: Signal im pw-Doppler des Einstromsignals über der Mitralklappe bei
Vorhofflimmern mit deutlich abgrenzbarer L-Welle (Pfeil), die einen maximalen Fluss von deutlich über 20 cm/s
aufweist. Die A-Welle ist bei Vorhofflimmern nicht darzustellen
Abb.: Signal im pw-Doppler des Einstromsignals über der Mitralklappe bei
Vorhofflimmern mit deutlich abgrenzbarer L-Welle (Pfeil), die einen maximalen Fluss von deutlich über 20 cm/s
aufweist. Die A-Welle ist bei Vorhofflimmern nicht darzustellen
Literatur
