echo-intensiv
Lungensonographie
Lungensonographie bei COVID-19
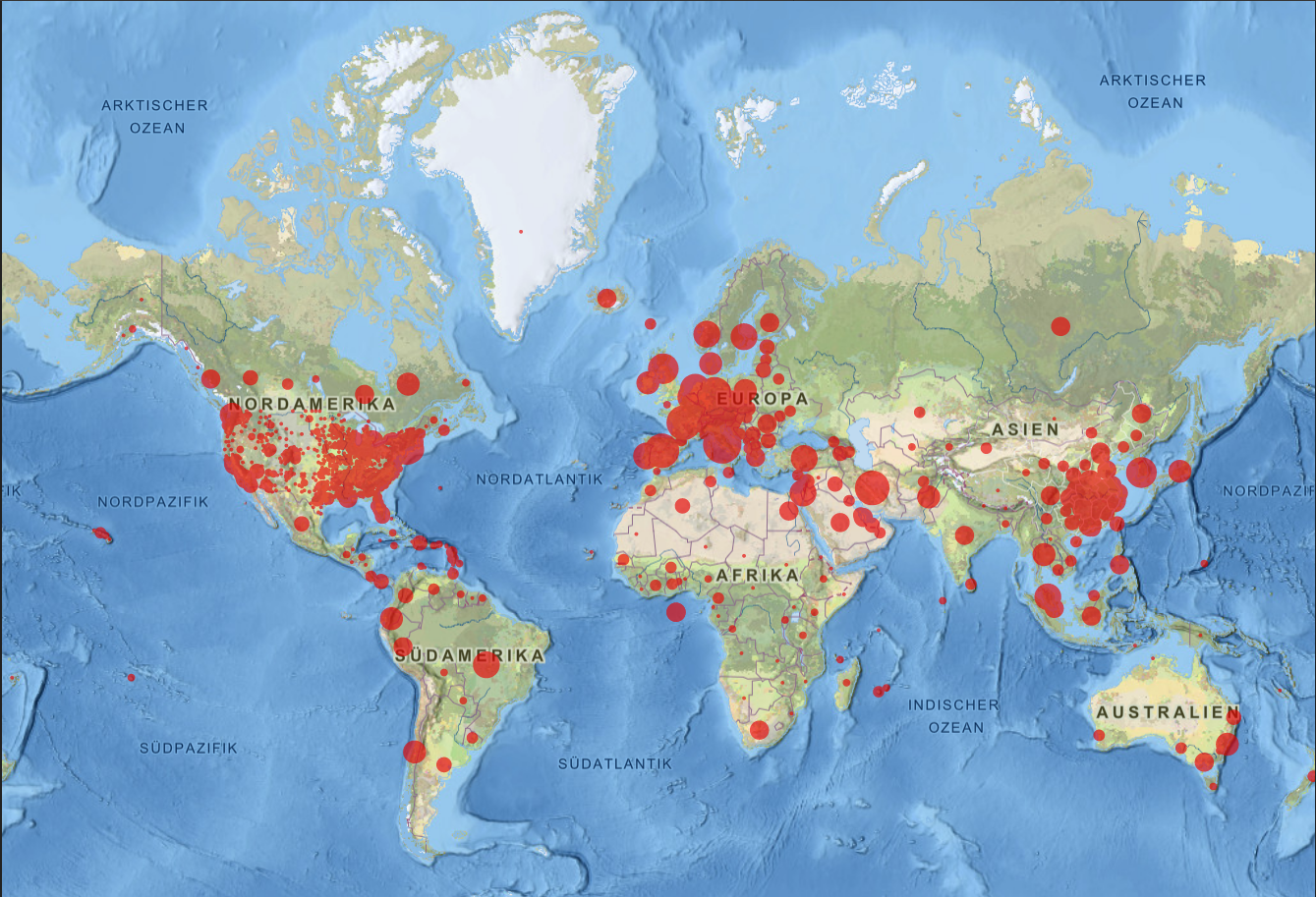 Abb.: positive SARS-CoV-2-Testnachweise Stand: 24.03.2020, Corona Resource Center der Johns Hopskins University, Baltimore USA
Abb.: positive SARS-CoV-2-Testnachweise Stand: 24.03.2020, Corona Resource Center der Johns Hopskins University, Baltimore USA
Dezember 2019 wurde das neue Coronavirus 2019 (SARS-CoV-2) als Auslöser einer gehäuft auftretenden viralen Pneumonie
in Wuhan, Provinz Hubei, China entdeckt und identifiziert.1 Das durch SARS-CoV-2 ausgelöste
klinisches Bild und die Erkrankung werden als COVID-19 bezeichnet. Bereits im folgenden Monat konnte eine rasante
Ausbreitung von COVID-19 innerhalb und ausserhalb der Provinz Hubei und in andere Länder mit Verlagerung des
Epizentrums der Infektion in den beiden nächsten Monaten nach Europa gesehen werden. Bei der aktuellen COVID-19-Pandemie handelt es sich um ein
äußerst dynamisches Geschehen. Für diese noch nie zuvor aufgetretene Atemwegserkrankung mit der Fähigkeit, sich
schnell und weiträumig zu verbreiten, sind keine Evidenz-basierte Leitlinien vorhanden. Viele der intensivmedizinischen
Empfehlungen dieser neuartigen Erkrankung beziehen sich auf die in China und Italien gemachten Beobachtungen und
Erfahrungen.2
Die Erkrankung tritt als Infektion der Atemwege mit den Leitsymptomen Fieber und Husten auf. In 81% der Fälle
verläuft die Krankheit mild, in 14% schwer und 5% der Patienten sind intensivpflichtig.3
Der Zeitraum zwischen dem Auftreten der Symptome und der intensivmedizinischen Aufnahme liegt im Durchschnitt bei
10 Tagen. Die Aufnahme auf die Intensivstation ist in der Regel durch eine Dyspnoe mit erhöhter Atemfrequenz
(>30/min) und Hypoxämie bedingt. Nicht selten sind zu diesem Zeitpunkt in der Bildgebung bereits pulmonale
Infiltrate sichtbar.4 Die möglichen Verläufe sind die Entwicklung eines ARDS und seltener
eine bakterielle Superinfektion mit septischem Schock. Als weitere Komplikationen werden Rhythmusstörungen,
Herzmuskelschäden und akutes Nierenversagens genannt.5
Die Computertomographie der Lunge ist für die Differentialdiagnose und Diagnostik spezifischer Lungenerkrankungen
essentiell. Auch bei asymptomatischen Patienten bei denen eine SARS-CoV-2-Infektion nachgewiesen ist können abnormale
CT-Befunde der Lunge vorliegen.6 Solche pathologischen CT-morphologischen Lungenveränderungen wurden
teils bereits gesehen, bevor die virale RNA nachweisbar war.7 Dies kann dadurch erklärt sein, dass
es den derzeitigen Tests an Empfindlichkeit mangelt und SARS-CoV-2-Infektionen möglicherweise nicht erkannt
werden.8 Aufgrund des breiten klinischen Spektrums von COVID-19 treffen Patienten mit unspezifischen
Symptomen in den Notfallambulanzen ein.9 Zu beachten ist, dass etwa 25 % der Fälle von Covid-19 das
Thorax-CT unauffällig ist.10 Ein einmalige unauffälliges Thorax-CT schließt COVID-19 nicht aus.
Dies bindet bei einer exponentiell verlaufenden Infektionsrate Kapazitäten, die ggf. ab einem bestimmten Stadium
nicht mehr vorhanden sind. Die Rolle der Computertomographie bei der Behandlung von COVID-19-Patienten ist auch
derzeit nicht klar definiert.11 Die Lungensonographie kann kann hier eine Alternative zur
radiologischen Diagnostik darstellen.
Angesichts der hohen Fallzahlen und der hohen Mortatalität der COVID-19-Pneumonie erscheint es wichtig auf der
Intensivstation effizient, Resourcen-schonend und vor allem Personal-schützend zu arbeiten, um Kapazitäten für
die Behandlung weiterer Patienten freizusetzen.12
Es waren im Rahmen der SARS-Epidemie 20 %, in Kanada und Singapur sogar 40 %, aller Infizierten dem
Gesundheitspersonal zugehörig.13 In der Volksrepublik China betrafen in der jetzigen
Pandemie nach offiziellen Angaben 3,8 % und nach einer Fallstudie 29% aller Fälle das
Gesundheitspersonal.14,15 In der italienischen Region
Lombardei sind nach offiziellen Angaben Anfang 03/2020 10 % aller betreuenden Berufsgruppen positiv
auf SARS-CoV-2 getestet worden und stehen für die Versorgung nicht zur Verfügung. Diese Gefahr sollte so
weit wie möglich minimiert werden.
Es ist daher geboten stationsferne, Personal-bindende und letztlich -gefährdende Transporte mit Wechsel der
Beatmungssysteme zur radiologischen Diagnostik auf ein notwendiges Mindestmaß zu reduzieren und nur nur bei
therapeutischer Konsequenz durchzuführen.16
Die Lungensonographie ermöglicht das Erkennen einer SARS-CoV 2-Infektion am Bett des Patienten.17
Die Lungenultraschalluntersuchung erscheint daher für die Behandlung der COVID-19 -Pneumonie demgegenüber
aufgrund seiner Sicherheit, Wiederholbarkeit, Strahlungsfreiheit, geringen Kosten und der Anwendung bettseitig
auf der Intensivstation empfehlenswert.18,19 Auch ist zu bedenken,
dass kleine tragbare Ultraschallgeräte (besonders Hand-helds) aufgrund der kleineren Oberfläche einfacher zu
desinfizieren sind. Noch sind nur wenige Artikel in der Literatur zur Lungensonographie erhältlich. Es werden
täglich mehr.
Die lungensonographischen Veränderungen der COVID-19-Pneumonie weisen ein breites Spektrum auf, das von einem
milden alveolären interstitiellen Muster über ein schweres bilaterales interstitielles Muster bis hin zur
Lungenkonsolidierung reicht.6 Das Ausmaß der Befunde stehen in Zusammenhang mit dem
Krankheitsstadium, dem Schweregrad der Lungenverletzung und den Komorbiditäten. Das vorherrschende Muster ist
ein unterschiedlich starkes interstitielles Syndrom und eine alveoläre Konsolidierung, deren Grad mit dem
Schweregrad des Lungenschadens korreliert.
Speziell die subpleuralen Läsionen eines nicht-kritischen COVID-19-Verlaufs zeigen signifikante Abweichungen
gegenüber den durch andere Erkrankungen bedingten Läsionen (wie z.B. bakterielle Pneumonien, Lungenabszesse,
Tuberkulose, Kompressions- und Obstruktionsatelektasen, Pneumothorax und Tumoren).20
Als charakteristische lungensonographischen Befunden wird eine unregelmäßig verlaufende, verdickte Pleuralinie
(meist 1-2 mm) und B-lines in einer Vielzahl an Mustern, einschließlich fokaler, multifokaler und konfluenter
Linien beschrieben. Desweiteren zeigen sich unterschiedlichste Muster an Konsolidierungen einschließlich
multifokaler kleiner, nicht-translobärer und translobärer Formationen mit gelegentlichen mobilen
Luftbronchogrammen. Pleuraergüsse wurden hingegen nur selten beschrieben. Bei Beginn der Restitution kommt es
zum Wiederauftreten von A-lines.17,18,20
Bei Patienten mit nicht kritischem COVID-19-Verlauf liegen nach Hyung Y et al. (2020) liegen die Läsionen
meist in den dorsobasalen Bereichen beider Lungenflügel. Es zeigen sich diskontinuierliche oder kontinuierliche
fusionierte B-lines (Waterfall-sign) oder diffus konfluierende B-lines (weiße Lunge oder White lung-sign).
A-lines sind dann nicht mehr darzustellen. Im Unterschied zu B-lines, die durch ein kardiogenes Lungenödem
verursacht werden, neigten die B-lines bei COVID-19 zur Fusionierung und eher fixiert. Die B-lines hatten
verschwommene Kanten und wiesen keine Aufzweigung auf. Der Entstehungspunkt der subpleuralen Läsion war zudem
mehr stumpf (konvexe Array-Sonde) als der der B-lines eines kardialen Lungenödems. Die subpleuralen Läsionen
weisen eine fleckige, streifige und knötchenförmige Konsolidierung auf, bei der ein Aerobronchogramm oder
-bronchiologramm zu sehen ist.20
Mit Hilfe des Lungenultraschalls kann derselbe betreuende Arzt den Patienten visitieren, Blut für
Laborbestimmungen entnehmen und gleichzeitig dank mobiler Ultraschallgeräte eine Bildgebung der Lunge
durchführen.17 Die jüngsten Daten zeigen eindeutig, dass infiziertes medizinisches
Personal ein Riesenproblem darstellt, so dass der Kontakt zu Infizierten zu bündeln und auf ein Minimum zu
reduzieren ist.
Das Verfahren kann ein Screening ermöglichen und Patienten mit geringem Risiko (scan-negativ) von Patienten
mit höherem Risiko (scan-positiv), die möglicherweise eine nachgeordnete Bildgebung wie eine Computertomographie
der Lunge benötigen.
Zu beachten aber ist, dass die Lungensonographie das CT-Thorax aber keineswegs ersetzen kann. Sie kann keine
Läsionen darstellen kann, die tief pulmonal liegen, da die belüftete Lunge die Übertragung des Schallsignals
verhindert. Es können nur Pathologien mit Kontakt zur Pleura dargestellt werden.
Literatur [verlinkt]
